См. Документы Министерства здравоохранения Российской Федерации
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
ПИСЬМО
от 23 мая 2017 г. N 15-4/10/2-3402
Министерство здравоохранения Российской Федерации направляет клинические рекомендации (протокол лечения) "Оказание медицинской помощи при анатомически и клинически узком тазе", разработанные в соответствии со статьей 76 Федерального закона от 21 ноября 2011 г. N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации", для использования в работе руководителями органов управления здравоохранением субъектов Российской Федерации при подготовке нормативных правовых актов, руководителями акушерских стационаров при организации медицинской помощи, а также для использования в учебном процессе.
Т.В.ЯКОВЛЕВА
Приложение
Утверждено
Президент Российского общества
акушеров-гинекологов,
академик РАН
В.Н.СЕРОВ
14 апреля 2017 г.
Согласовано
Главный внештатный специалист
Министерства здравоохранения
Российской Федерации
по акушерству и гинекологии,
академик РАН
Л.В.АДАМЯН
14 апреля 2017 г.
ОКАЗАНИЕ
МЕДИЦИНСКОЙ ПОМОЩИ ПРИ АНАТОМИЧЕСКИ И КЛИНИЧЕСКИ УЗКОМ ТАЗЕ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛ)
|
Коллектив авторов:
|
|
|
Малышкина
Анна Ивановна
|
директор ФГБУ "Ив НИИ М и Д им. В.Н. Городкова" Минздрава России, д.м.н.
|
|
Парейшвили
Виолетта Васильевна
|
профессор кафедры акушерства и гинекологии, неонатологии, анестезиологии и реаниматологии ФГБУ "Ив НИИ М и Д им. В.Н. Городкова" Минздрава России, д.м.н.
|
|
Филиппов
Олег Семенович
|
заместитель директора Департамента медицинской помощи детям и службы родовспоможения Минздрава России, профессор кафедры акушерства и гинекологии ФППОВ ГБОУ ВПО "Первый МГМУ им. И.М. Сеченова" Минздрава России, профессор, д.м.н.
|
|
Панова
Ирина Александровна
|
заведующая отделом акушерства и гинекологии, заведующая кафедрой акушерства и гинекологии, неонатологии, анестезиологии и реаниматологии ФГБУ "Ив НИИ М и Д им. В.Н. Городкова" Минздрава России, д.м.н.
|
|
Песикин
Олег Николаевич
|
заместитель директора по лечебной работе ФГБУ "Ив НИИ М и Д им. В.Н. Городкова" Минздрава России, к.м.н.
|
|
Смирнова
Елена Владимировна
|
отдела акушерства и гинекологии ФГБУ "Ив НИИ М и Д им. В.Н. Городкова" Минздрава России, к.м.н., м.н.с.
|
|
Баев
Олег Радомирович
|
руководитель родильного отделения ФГБУ "Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова" Минздрава России, д.м.н., профессор.
|
|
Шмаков
Роман Георгиевич
|
главный врач ФГБУ "Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова" Минздрава России, д.м.н.
|
|
Пучко
Татьяна Кимовна
|
ведущий научный сотрудник родильного отделения ФГБУ "Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова" Минздрава России, д.м.н.
|
|
Быченко
Владимир Геннадьевич
|
руководитель отделения лучевой диагностики ФГБУ "Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова" Минздрава России, к.м.н.
|
|
Кулабухова
Елена Анатольевна
|
Врач-рентгенолог отделения лучевой диагностики ФГБУ "Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова" Минздрава России, к.м.н.
|
Рецензенты:
Артымук Наталья Владимировна - д.м.н., профессор, заведующая кафедрой акушерства и гинекологии ФГБОУ ВО "Кемеровский государственный медицинский университет" Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в Сибирском федеральном округе, член Правления Российского общества акушеров-гинекологов, президент "Ассоциации акушеров-гинекологов Кузбасса" (г. Кемерово).
Белокриницкая Татьяна Евгеньевна - д.м.н., профессор, заслуженный врач Российской Федерации, заведующий кафедрой акушерства и гинекологии педиатрического факультета, ФПК и ППС ФГБОУ ВО "Читинская Государственная медицинская академия" Минздрава России, член Правления Российского общества акушеров-гинекологов, президент краевой общественной организации "Забайкальское общество акушеров-гинекологов" (г. Чита)
1. МЕТОДОЛОГИЯ
База для разработки клинических рекомендаций:
Порядок оказания медицинской помощи по профилю "акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)", утвержденный приказом Министерства здравоохранения Российской Федерации от 1 ноября 2012 г. N 572н. При разработке клинических рекомендаций использованы публикации, вошедшие в Кохрейновскую библиотеку, базы данных PUBMED и MEDLINE, e-Library, а также материалы монографических изданий и национального руководства по акушерству.
Методы, использованные для оценки качества и силы доказательств:
оценка зависимости в соответствии с рейтинговой схемой (табл. 1)
Таблица 1
Рейтинговая схема уровня доказательств
|
Уровень доказательств
|
Описание
|
|
1a
|
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ), или РКИ с очень низким риском систематических ошибок
|
|
1b
|
Хотя бы одно РКИ
|
|
2
|
Хотя бы одно контролируемое испытание или квазиэкспериментальное исследование
|
|
3
|
Неэкспериментальное описательное исследование
|
|
4
|
Экспериментальное мнение либо клинический опыт признанного авторитета
|
Методы, использованные для анализа доказательств:
- обзоры опубликованных мета-анализов;
- систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств:
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология, изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь влияет на силу, вытекающих из нее рекомендаций.
Таблицы доказательств:
таблицы доказательств заполнялись членами рабочей группы.
Методы, использованные для формулирования рекомендаций:
консенсус экспертов.
Таблица 2
Рейтинговая схема для оценки силы рекомендаций
|
Сила
|
Описание
|
|
А
|
По меньшей мере, один мета-анализ, систематический обзор, или РКП, оцененные, как 1a или 1b, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов.
|
|
В
|
Группа доказательств, включающая результаты хотя бы одного контролируемого исследования или квазиэкспериментальное исследование.
|
|
С
|
Доказательства уровня 3 или 4.
|
ОПРЕДЕЛЕНИЕ
Таз считают анатомически узким, если хотя бы один из его размеров уменьшен по сравнению с нормой на 1,5 - 2 см (3, 4). Основным показателем сужения таза принято считать размер истинной конъюгаты, при ее величине менее 11 см таз считается узким. Клинически (функционально) узким является таз, при котором выявляется несоответствие между размерами плода и таза роженицы независимо от размеров последнего.
Рациональное ведение родов при узком тазе относится к наиболее трудным разделам практического акушерства. Это связано, с одной стороны, с преобладанием в современных условиях определенных форм анатомически узкого таза и, с другой стороны, с недостаточным вниманием практикующих врачей к возникновению в процессе родов признаков функционально-узкого таза. Частота анатомически узкого таза, по данным различных авторов, колеблется в широких пределах (от 2,6 до 15 - 23%) [2, 15, 26].
Особенности женского таза в современном акушерстве [15, 17, 20]:
1. Практически не встречаются грубо деформированные тазы.
2. Нет женщин, у которых бы таз был с резкой (III - IV) степенью сужения.
3. Изменилось соотношение наиболее часто встречающихся форм таза. За столетие частота простого плоского таза уменьшилась более чем в 10 раз, в то же время чаще стал выявляться поперечносуженный таз.
4. Начали преобладать стертые формы узкого таза, которые выявляются лишь при тщательной оценке внутренней поверхности таза и при специальных методах исследования (рентгенопельвиметрии, МРТ). Это ассимиляционный или "длинный" таз, спондилолистетический, таз с уменьшением прямого размера широкой части полости малого таза, таз спортсменок.
5. Чаще встречаются крупные размеры плода, в связи с этим возникает необходимость более внимательного подхода к оценке размеров и массы внутриутробного плода.
2.1. Коды по МКБ-10
O33.0 Деформация костей таза, приводящая к диспропорции, требующей предоставления медицинской помощи матери.
O33.1 Равномерно суженный таз, приводящий к диспропорции, требующей предоставления медицинской помощи матери.
O33.2 Сужение входа таза, приводящее к диспропорции, требующей предоставления медицинской помощи матери.
O33.3 Сужение выхода, приводящее к диспропорции, требующей предоставления медицинской помощи матери.
O33.4 Диспропорция смешенного материнского и плодного происхождения, требующая предоставления медицинской помощи матери.
2.2. Классификация
На протяжении последних 50 лет в нашей стране наибольшее распространение получила классификация, основанная на оценке формы и степени сужения таза.
Классификация, основанная на оценке формы сужения таза [15]
А. Часто встречающиеся формы узкого таза
1) поперечносуженный таз (45,2%);
2) плоский таз: простой плоский таз - Девентеровский (13,6%), плоскорахитический (6,5%), таз с уменьшением прямого размера широкой части полости (21,8%));
3) общеравномерносуженный таз (8,5%).
Б. Редко встречающиеся формы узкого таза (4,4%)
1) кососмещенный и кососуженный таз;
2) таз, суженный экзостозами, костными опухолями вследствие переломов таза со смещением;
3) другие формы таза (ассимиляционный, воронкообразный, кифотический, остеомалятический, спондилолистетический, расщепленный или открытый спереди таз).
4) таз, суженный за счет опухолей яичников, матки, расположенных в полости малого таза частично или полностью.
Классификация анатомически узких тазов по степени сужения А.Ф. Пальмова [11].
I степень: истинная конъюгата 10,5 - 9,1 см (96,8%);
II степень: 9,0 - 7,6 см (3,18%);
III степень: 7,5 - 6,6 см (0,02%);
IV степень: менее 6,5 см (0,0%).
Степень сужения поперечносуженного таза определяют по величине поперечного диаметра плоскости входа в малый таз [7]:
I степень сужения - поперечный размер входа 12,5 - 11,5 см;
II степень сужения - поперечный диаметр 11,4 - 10,5 см;
III степень сужения - поперечный диаметр входа менее 10,5 см.
3. ХАРАКТЕРИСТИКА НАИБОЛЕЕ ЧАСТО ВСТРЕЧАЮЩИХСЯ ФОРМ
АНАТОМИЧЕСКИ УЗКОГО ТАЗА И ИХ ДИАГНОСТИКА
3.1. Анамнез общий и специальный. Общие объективные данные
Так как формирование таза происходит внутриутробно, при сборе анамнеза следует фиксировать внимание начиная с антенатального периода развития (нарушении обмена веществ между матерью и плодом, особенно минерального, дефиците витаминов, несовершенном остеогенезе). Правильная организация физического развития девочек является основным фактором в системе формирования женского организма (следовательно, и таза), поэтому собирая анамнез о периоде новорожденности и раннего детства, нужно выяснить вопросы вскармливания девочки, течение раннего детства (когда появились зубы, когда стала сидеть, ходить), наличие перенесенного рахита, дисплазии, врожденного вывиха тазобедренных суставов, инфекций (костный туберкулез, полиомиелит), травм таза, позвоночника; о периоде полового созревания - наличия нагрузок, нарушений школьной гигиены, стрессов, гормонального дисбаланса, формы одежды - "джинсовый" таз, ранних занятий спортом; учитывать акселерацию.
Специальный анамнез включает: начало и характер менструаций, течение и исход предыдущих беременностей и родов, оперативное родоразрешение (акушерские щипцы, вакуум-экстракция плода, кесарево сечение), мертворождение, черепно-мозговые травмы у новорожденных, нарушение неврологического статуса в раннем неонатальном периоде, раннюю детскую смертность, нарушения дальнейшего развития.
Общие объективные данные:
Для оценки таза вначале производится наружный осмотр женщины в положении стоя. Определяют массу тела и рост женщины, следы перенесенных заболеваний, при которых наблюдаются изменения костей и суставов (рахит, туберкулез), изучают состояние черепа, позвоночника (сколиоз, кифоз, лордоз и др.), конечностей (укорочение одной ноги), суставов (анкилоз в тазобедренных, коленных и других суставах), походку. Отмечают, не имеет ли живот остроконечную форму у первородящих или отвислую у многорожавших. Большое значение для оценки таза имеет форма крестцового ромба. При нормальных размерах таза его продольный и поперечный размеры равны соответственно 11 и 11 см. Форма крестцового ромба при различных вариантах строения таза бывает различной (рис. 1).
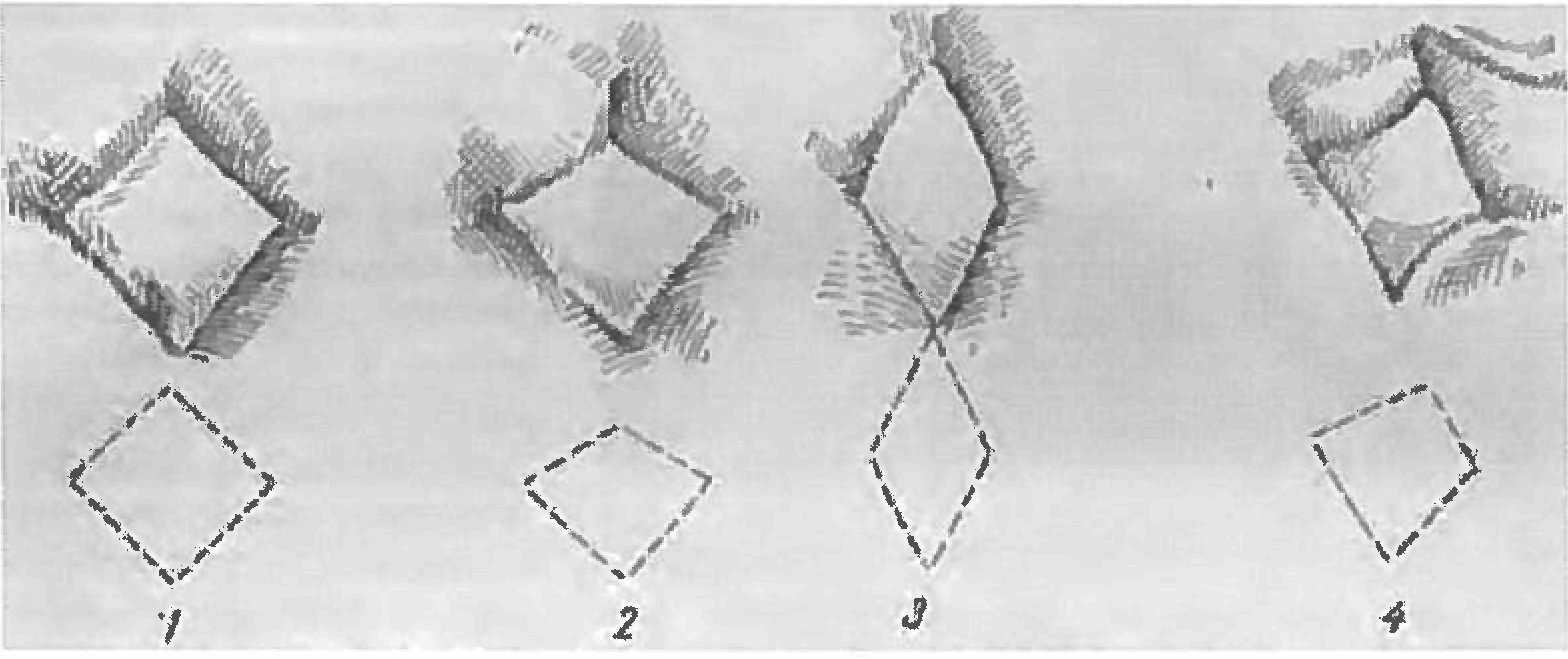
Рис. 1. Формы крестцового ромба при различных вариантах строения таза: 1 - нормальный таз; 2 - плоский таз; 3 - поперечносуженный таз; 4 - кососуженный таз [3].
Одним из важных показателей является величина роста женщины. Рост женщины менее 155 - 160 см дает основание заподозрить наличие анатомически узкого таза. Антропометрическими маркерами узкого таза кроме роста женщины являются размер обуви менее 36, длина стопы менее 23 см, длина кисти менее 16 см, длина I и III пальцев руки менее 6 и 9 см, соответственно.
Для оценки толщины костей измеряется окружность лучезапястного сустава (индекс Соловьева Ф.А.) на уровне выступающих мыщелков предплечья: чем меньше индекс, тем тоньше кости и больше емкость таза и наоборот (норма индекса Соловьева 14,5 - 15 см).
Основными измерениями таза считается наружная пельвиметрия: distantia spinarum (в норме 25 - 26 см), distantia cristarum (в норме 28-29 см), distantia trochanterica (в норме 31 - 32 см) и conjugata externa (диаметр Боделока - 20 - 21 см в норме).
Для диагностики узкого таза с уменьшением прямого размера широкой части полости следует измерять лонно-крестцовый размер, то есть расстояние от середины симфиза до сочленения II и III крестцовыми позвонками. Для анатомически нормального таза величина этого размера составляет 21,8 см. Измеряется также высота лонного сочленения (расстояние между верхним и нижним краями лонного сочленения), измерение производится тазомером. Симфиз в норме 5,0 - 6,0 см.
Ширина симфиза определяется измерением расстояния между паховыми складками по верхнему краю симфиза с помощью сантиметровой ленты. В норме ширина симфиза равна 13,0 - 13,5 см.
Поперечный размер выхода таза измеряется сантиметровой лентой при позе Микеладзе (камнесечения) от правой внутренней поверхности седалищного бугра до левой и равен в норме 9 см.
Прямой размер выхода малого таза (9 - 11 см) измеряется тазомером, он идет от верхушки копчика до нижнего края симфиза.
Дополнительные измерения включают определение боковых конъюгат - расстояний между передне- и задневерхними остями подвздошной кости с каждой стороны (в норме они равны 14 - 15 см). Уменьшение их до 13 см свидетельствует о сужении таза.
Уменьшение размеров окружности таза (между вертелами и гребнем подвздошных костей) до 70 - 75 см, вместо нормальных 85 см, указывает на сужение таза.
Наличие разницы в уровне стояния лопаток, искажение формы треугольника талии указывает на высокую вероятность кососуженного таза. Для уточнения измеряют косые размеры таза, при этом абсолютные величины косых размеров значение не имеют, так как для асимметрии таза характерна разница между размерами каждой пары измерений более 1,5 см.
К косым размерам относятся:
- расстояние между серединой верхнего края симфиза и задними верхними остями подвздошных костей обеих сторон (норма - 17,5 см);
- расстояние между передней верхней остью подвздошных костей одной стороны и задней верхней остью другой стороны (норма - 21 см);
- расстояние между остистыми отростками V поясничного позвонка и передней верхней остью позвоночных костей обеих сторон (норма - 18 см);
- расстояние между передней и задней верхними остями подвздошных костей одноименной стороны (боковая конъюгата Кернера: норма - 14 - 15 см). Абсолютные величины боковой конъюгаты дают представление о внутренних размерах таза: при плоском тазе они не превышают 13,5 см, при асимметрии таза имеются различия между обеими конъюгатами.
Важное значение имеет влагалищное исследование. При влагалищном исследовании определяют емкость таза, величину диагональной конъюгаты, достижение терминальных линий, обследуют крестцовую впадину, седалищные ости и бугры, определяют наличие ложного мыса, экзостозов и деформаций малого таза, оценивают величину лонного угла.
Методы определения истинной конъюгаты:
1. Из величины наружной конъюгаты вычитают 9 см.
2. Из величины диагональной конъюгаты вычитают 1,5 - 2,0 см (при индексе Соловьева 14 - 16 см и менее вычитают 1,5 см, при величине индекса более 16 см вычитают 2 см); при величине лонного сочленения 4 см и менее вычитают 1,5 см, при величине более 4 см вычитают 2 см).
3. Измеряют тазомером расстояние от яремной вырезки грудины до VII шейного позвонка.
|
Диагноз узкого таза и степень его сужения устанавливают на основании данных антропометрии, формы крестцового ромба Михаэлиса, измерения наружных размеров большого таза, влагалищного исследования, при наличии возможности - лучевых методов исследования (рентгенпельвиометрии, МРТ органов малого таза с измерением его размеров).
|
3.2. Клиническая оценка различных форм анатомически узкого таза по данным антропометрии, наружного и внутреннего акушерского исследования, биомеханизма родов
Анатомические особенности строения малого таза женщин в значительной степени предопределяют течение и исход родов.
А. Часто встречающиеся формы узкого таза
1. Поперечносуженный таз
Это форма таза чаще встречается у стройных высоких женщин с признаками гиперандрогении. Половая формула имеет вид: Me (menarche) - 15 - 18 лет, Ma (mamma) - 1 - 2 балла, Ах (аксиллярное оволосение) - 5 - 6 баллов, Ри (рост волос к пупку, на бедра и ягодицы) - по мужскому типу. Морфограмма: рост (Р) меньше размаха рук (РР) - Р < РР; нижний размер (HP) больше  роста - HP
роста - HP  Р. Характеризуется уменьшением поперечных размеров малого таза на 0,6 - 1,0 см и более, относительным укорочением или увеличением прямого размера входа и узкой части полости. Вход в малый таз имеет округлую или продольно-овальную форму, мало развернуты крылья подвздошных костей, лонная дуга узкая.
Р. Характеризуется уменьшением поперечных размеров малого таза на 0,6 - 1,0 см и более, относительным укорочением или увеличением прямого размера входа и узкой части полости. Вход в малый таз имеет округлую или продольно-овальную форму, мало развернуты крылья подвздошных костей, лонная дуга узкая.
В диагностике поперечносуженного таза наибольшее значение имеет определение поперечного диаметра крестцового ромба (менее 10 см), поперечного размера плоскости входа в таз (поперечный размер плоскости входа в таз равен 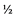 distantia cristarum или для его определения из distantia cristarum можно вычесть 14 - 15 см), поперечного диаметра выхода таза (менее 10,5 см), ширины и высоты симфиза и глубины таза.
distantia cristarum или для его определения из distantia cristarum можно вычесть 14 - 15 см), поперечного диаметра выхода таза (менее 10,5 см), ширины и высоты симфиза и глубины таза.
При поперечносуженном тазе ширина симфиза менее 12,5 см, высота симфиза - 6,5 см и более, поперечный размер выхода таза - менее 9 см.
При влагалищном исследовании отмечаются сближение седалищных остей и относительно легкая досягаемость терминальных линий, острый лонный угол. У 50% женщин с поперечносуженным тазом встречается уплощение крестца и увеличение его высоты до 10 см и более. Точная диагностика данной формы таза и особенно степени его сужения возможна только при использовании рентгенопельвиметрии, компьютерной рентгенопельвиметрии или магнитно-резонансной томографии. Рентгенологически выделяют три формы поперечносуженного таза: с увеличением прямого диаметра входа, с укорочением прямого размера широкой части полости, с уменьшением межостного диаметра. Однако, совершенно точно констатирует форму таза механизм вставления головки, свойственной только этой форме таза.
Биомеханизм родов при поперечносуженном тазе может происходить так же, как и при нормальных размерах таза. Если же прямые диаметры превышают поперечные, то:
1) головка, сгибаясь, вступает во вход в малый таз стреловидным швом в прямом размере и делает поступательное движение до плоскости выхода. Преодолению препятствия при сужении поперечного диаметра входа в таз способствует также вставление головки в косом размере с асинклитическим расположением стреловидного шва и опусканием чаще задней теменной кости;
2) в большинстве наблюдений в родах имеет место разрыв промежности, так как острый лонный угол формирует две точки гипомохлеона на лонных костях, что требует своевременно и правильно выполненной правосторонней срединно-латеральной перинеотомии. Родовая опухоль на головке новорожденного располагается в области стреловидного шва, смещаясь больше на одну из теменных костей, и делает ее ассимметричной.
|
NB! Роды при поперечносуженном тазе могут закончиться per vias naturales только в случае переднего вида предлежания плода. Задний вид при поперечносуженном тазе формирует клиническое несоответствие II степени.
|
2. Плоские тазы (простой плоский таз, плоскорахитический таз, таз с уменьшением прямого размера широкой части полости)
В плоском тазе укорочены прямые диаметры при обычной величине поперечных и косых размеров.
1) Простой плоский таз
Простой плоский таз характеризуется уменьшением всех прямых диаметров, кривизна крестца средняя, лонная дуга широкая, обычно увеличен поперечный диаметр входа. Диагностика этой формы узкого таза основывается на осмотре крестцового ромба Михаэлиса. Благодаря тому, что крестец выдвигается вперед, уменьшается размер между ямкой под остистым отростком V поясничного позвонка и серединой прямого диаметра пояснично-крестцового ромба. Вследствие этого крестцовый ромб Михаэлиса принимает неправильную форму с укорочением вертикальной диагонали (менее 10 см). Корреляционная зависимость между наружной и истинной конъюгатой и всеми прямыми размерами малого таза отсутствует и существует между диагональной и истинной конъюгатами. Отсюда следует, что практическим врачам нет необходимости ориентироваться на показатели наружной конъюгаты. Только внутренняя оценка таза дает возможность поставить диагноз плоского таза, если будет достигнут промонториум и, в зависимости от размеров диагональной конъюгаты, можно определить степень его сужения. Облегчает постановку диагноза простого плоского таза рентгенопельвиметрия или МРТ.
Особенностями механизма родов при простом плоском тазе являются:
1) разгибание головки и длительное ее стояние над входом в таз стреловидным швом в поперечном размере;
2) головка конфигурируется и вставляется во вход в таз одной из теменных костей, т.е. происходит асинклитическое вставление;
3) чаще всего головка не совершает внутреннего поворота и стреловидный шов во всех плоскостях таза проходит в поперечном размере, на тазовом дне возникает низкое поперечное стояние стреловидного шва.
При ведении родов следует помнить, что головке легче преодолеть препятствие во входе в малый таз, если роженицу уложить на сторону, противоположную позиции плода (это способствует разгибанию головки). При полном раскрытии маточного зева и излитии околоплодные вод во втором периоде родов пациентке придают позу Микеладзе (при положении роженицы на спине привести согнутые колени к животу, широко раздвинув бедра), если в таз опускается заднетеменная кость, при этом передняя теменная кость легче соскальзывает с лона.
Если же опускается переднетеменная кость, женщину во втором периоде родов на 30 минут следует уложить в положение Вальхера (положение роженицы на спине, на краю кровати, со спущенными, висящими вниз ногами и со слегка приподнятым тазом), или под ягодицы подложить польстер высотой в 20 см, увеличивая тем самым угол наклонения таза и размер истинной конъюгаты.
В связи с высокой вероятностью разрыва промежности в родах при плоском тазе производят своевременно выполненную правостороннюю центрально-латеральную перинеотомию. Так как увеличение размеров таза, особенно его выхода, отмечается при положении беременной сидя и на корточках, целесообразно проводить второй период родов до опускания головки на тазовое дно и до начала потуг в вертикальном положении женщины.
2) Плоскорахитический таз
Плоскорахитический таз характеризуется уменьшением прямого размера входа и увеличением всех остальных прямых диаметров таза, крестец обычно плоский, лонная дуга широкая. При диагностике данной формы таза следует обращать внимание на признаки перенесенного в детстве рахита ("квадратная" голова, редкие зубы с поперечными желобками, впалая грудь "реберные четки", ключицы в форме латинской буквы "S", "X"- или "О"-образное искривление ног, позвоночника, грудины и др.). Крылья подвздошных костей развернуты, обычно почти равны, уменьшена наружная конъюгата. Крестцовый ромб имеет вертикальный размер меньше нормы, при этом верхний треугольник ромба меньше нижнего. При влагалищном исследовании достижим мыс, резко выступающий вперед (за счет чего вход в таз напоминает форму почки или сердца); крестец уплощен, укорочен, утончен и уширен (правило четырех "у" М.А. Колосова); иногда определяется ложный мыс; лонный угол тупой. Точный диагноз можно установить при рентгенопельвиметрии, КТ-пельвиметрии, МРТ.
Биомеханизм родов при плоскорахитическом тазе имеет следующие особенности:
1. Длительное стояние головки сагиттальным швом в поперечном размере.
2. Умеренное разгибание головки: большой родничок устанавливается на одном уровне с малым или ниже его, головка проходит через истинную конъюгату малым поперечным размером (8,5 см).
3. Асинклитическое вставление головки - передний асинклитизм ("негелевское" вставление) или задний ("литцмановское" вставление). Чаще встречается передний асинклитизм, так как сила сцепления теменной кости у мыса больше, чем у лона, поэтому передняя теменная кость опускается в полость таза, а стреловидный шов отклоняется к мысу.
4. В полости малого таза в связи с благоприятными пространственными соотношениями между резко конфигурированной головкой и емкой полостью таза совершается внутренний поворот.
5. Продвижение головки во втором периоде родов происходит очень быстро ("штурмовые" роды).
6. Отсутствие правильной ротации головки в полости малого таза и штурмовой характер второго периода родов ведет к разрыву промежности, вплоть разрыва крестцово-копчикового сочленения.
3) Таз с уменьшением прямого размера широкой части полости
Характеризуется уплощением крестца, вплоть до отсутствия кривизны, увеличением его длины, уменьшением прямого диаметра широкой части полости (менее 12 см), отсутствием разницы между прямыми диаметрами входа, широкой и узкой части полости. Другие диаметры обычно нормальны или увеличены.
Различают две степени сужения:
I степень - прямой размер широкой части полости равен 12,4 - 11,5 см;
II степень - меньше 11,5 см.
Информативным для диагностики узкого таза с уменьшением прямого диаметра широкой части полости является измерение лонно-крестцового размера, т.е. расстояния от середины симфиза до места сочленения между II и III крестцовыми позвонками. Для анатомически нормального таза, величина этого размера составляет 21,8 см. Величина менее 20,5 см свидетельствует о наличии узкого таза, ее значение менее 19,3 см позволяет заподозрить выраженное уменьшение прямого диаметра широкой части полости (менее 11,5 см).
4) Общеравномерносуженный таз
Общеравномерносуженный таз встречается у невысоких, пропорционально сложенных женщин и характеризуется уменьшением на одинаковую величину всех размеров таза (1,5 - 2,0 см и более).
Половая формула у них: Me - 13 - 14 лет, Ма - 2 - 3 балла, Ах - 2 - 3 балла, Ри - 3 балла.
Морфограмма: рост - меньше 160 см, размах рук равен росту, НИЖНИЙ размер составляет половину роста. Размер ноги - 35 см; длина кисти руки - меньше 16 см, длина большого пальца руки - меньше 6 см, длина среднего пальца руки - меньше 8 см.
Крестцовый Ромб Михаэлиса правильной формы, но и продольный, и поперечный диаметры его - менее 11 см.
Информативны данные, получаемые при измерении диаметра выхода таза, а именно: прямой и поперечный размеры менее 9 см. При внутреннем исследовании крестцовая впадина глубокая, достигается промонторий и терминальные линии.
Биомеханизм родов включает следующие моменты:
1. Головка вступает в таз в состоянии значительного сгибания, размером меньшим, чем малый косой; малый родничок приближается к геометрическому центру таза (глубокое стояние малого родничка - асинклитизм Редерера); стреловидный шов расположен в одном из косых размеров таза. Головка продвигается по тазу медленно, с большой затратой сил.
2. При переходе из широкой части в узкую происходит дополнительная максимальное сгибание головки и внутренний ее поворот, когда головка на дне таза устанавливается стреловидным швом в прямом размере выхода.
3. Головка плода не может выполнить все пространство лонного угла, а поэтому растягивает промежность, что приводит к травме мышц и фасций промежности и ее разрыву.
4. После рождения головки происходит внутренний поворот плечиков и наружный поворот головки. Форма головы долихоцефалическая (головка вытянута в виде клина с родовой опухолью в области малого родничка.
С началом схваток роженицу при общеравномерносуженном тазе следует уложить на бок, соответствующий позиции плода, что значительно укорачивает время, необходимое для вставления головки во вход в таз и преодоления ею существующего препятствия.
Диагностика основана на данных антропометрии, наружной пельвиметрии, крестцового ромба Михаэлиса и влагалищного исследования. Подтвердить диагноз можно при рентгенопельвиметрии, компьютерной рентгенопельвиметрии и МРТ.
3.3. Методы лучевой диагностики узкого таза
Измерение наружных размеров большого таза не полной мере отражают форму и емкость малого таза (уровень доказательности 3) [15, 22, 23]. В связи с этим, при наличии технической возможности и подготовленных специалистов возможно применение дополнительных методов оценки внутренних размеров таза, таких как рентгенопельвиметрия, магнитно-резонансная томография и, реже, ультразвуковое исследование.
3.3.1. Рентгенопельвиметрия
Несмотря на относительно небольшую лучевую нагрузку, тем не менее рентгенологический метод исследования для оценки размеров и формы таза рекомендуется применять или вне беременности или уже в сроке доношенной беременности (38 недель и более) [14, 15, 16].
Показания к рентгенопельвиметрии [24, 25]:
- уменьшение размеров большого и малого таза, выявленное при наружном и внутреннем акушерском исследовании;
- крупные размеры плода (4000 г и более);
- осложнения предыдущих родов (затяжные роды, травма плода и новорожденного, наложение акушерских щипцов и т.д.);
- тазовое предлежание плода.
3.3.2. Магнитно-резонансная томография
Более перспективным методом в настоящее время считается магнитно-резонансная томография (МРТ) как радиационно-безопасный и высокоинформативный метод визуализации [19, 27].
Основными показаниями к использованию МР-пельвиметрии и МР-фетометрии являются [5, 9, 10, 18]:
- Подозрение на анатомически узкий таз.
- Подозрение на анатомические изменения таза - экзостозы, травмы таза в анамнезе, перенесенные рахит и полиомиелит, врожденный вывих тазобедренных суставов, расхождение лонного сочленения.
- Крупный плод (более 4000 г).
- Тазовое предлежание.
- Наличие рубца на матке.
- Беременные из группы высокого риска перинатальной патологии, а именно: повторнородящие с осложненным течением и неблагоприятным исходом предыдущих родов; яичников, матки, влагалища, плаценты, костей и суставов таза.
3.3.3. Ультразвуковое исследование
Ультразвуковое исследование по своей информативности уступает рентгенографическому и магнитно-резонансной томографии, так как оно позволяет при наружном использовании датчика определить только истинную конъюгату, а также место расположения головки плода, ее размеры, особенности вставления, в родах - степень раскрытия маточного зева.
Весьма информативна при диагностике узкого таза комбинация ультразвукового исследования и рентгенопельвиметрии. Определение плодово-тазового индекса основывается на измерении головки плода при ультразвуковом исследовании и определении окружности входа в таз и в полости таза на основании рентгенопельвиметрии (уровень доказательности 3) [21].
4. ПРОГНОЗИРОВАНИЕ ИСХОДА РОДОВ ПРИ АНАТОМИЧЕСКИ УЗКОМ ТАЗЕ
В прогнозировании исходов родов большое значение имеет определение не только точных размеров таза, но и его соразмерности с головкой плода. Группу риска по функциональной неполноценности малого таза составляют женщины с уменьшенной емкостью малого таза, обусловленной его анатомическим сужением и беременные с предполагаемой крупной массой плода.
В настоящее время наиболее точным и безопасным методом оценки емкости таза является магнитно-резонансная томография органов малого таза с пельвиметрией (см. Приложение N 1).
Предполагаемая масса плода рассчитывается по общепринятым формулам с учетом абдоминометрических показателей беременной женщины. В то же время существуют трудности в определении предполагаемой массы плода у женщин с ожирением, многоводием, "плоским" животом, вследствие чего, целесообразно определять массу плода с учетом его размеров с помощью ультразвукового сканирования.
При первой степени сужения таза и средних размерах плода (предполагаемая масса тела до 3600 г) и отсутствии других отягощающих факторов роды можно начать вести через естественные родовые пути с функциональной оценкой таза
При второй степени сужения таза рекомендовано родоразрешение путем операции кесарева сечения. Ведение родов через естественные родовые пути возможно только в исключительных случаях (небольшие размеры плода (вес до 3000 г), хорошая готовность родовых путей, благоприятное вставление головки).
При остальных степенях сужения таза - плановое кесарево сечение.
5. ОСОБЕННОСТИ ТЕЧЕНИЯ И ВЕДЕНИЯ БЕРЕМЕННОСТИ [4]
Для беременных с узким тазом характерно:
1. У первородящих головка плода остается подвижной над входом в таз вплоть до начала родов. Вследствие этого значительно ограничивается экскурсия легких и смещается сердце. Одышка в конце беременности появляется раньше, держится дольше и более выражена, чем при беременности у женщин с нормальным тазом.
2. Матка у беременных с суженным тазом отличается подвижностью, что наряду с высоким стоянием головки предрасполагает к поперечному, косому или тазовому положению плода; способствует возникновению разгибательных предлежаний головки (переднеголовное, лобное, лицевое).
3. Одним из самых частых осложнений беременности является преждевременное излитие околоплодных вод, при этом может быть выпадение петель пуповины.
4. Повышенная частота симфизиопатии и сакроилеопатии. Данная патология может выражаться расхождением лонного и крестцово-подвздошного сочленений, чрезмерной подвижностью и расслаблением сочленений таза, воспалительными процессами в сочленениях таза. Чаще всего эта патология отмечается у беременных с кососуженными тазами.
5. Высокая вероятность наступления преждевременных родов.
В сроке беременности 38 недель беременных с анатомически узкими тазами, у которых предполагается несоответствие между размерами таза и плода, следует госпитализировать в отделение патологии, согласно региональных листов маршрутизации беременных, с целью уточнения срока беременности, массы плода, размеров таза, положения и предлежания плода, его состояния и решения вопроса о выборе метода родоразрешения [12].
Метод родоразрешения должен быть определен с учетом данных анамнеза, готовности родовых путей к родам, анатомической формы узкого таза и степени его сужения, предполагаемой массы плода, других осложнений беременности.
У беременных с узким тазом I степени сужения и предполагаемой массой плода не более 3600 г роды можно начать вести через естественные родовые пути [14].
Предпочтительно, чтобы родовая деятельность развилась самостоятельно при целом плодном пузыре.
Тактика ведения родов:
- непрерывный кардиомониторный контроль за состоянием плода и родовой деятельностью (КТГ) (нарушения сердечного ритма плода могут быть ранним признаком клинического узкого таза);
- ведение партограммы;
- слежение за характером вставления головки плода и ее продвижением;
- своевременная диагностика осложнений родового акта и их коррекция, с целью избежать затяжных родов и при необходимости прибегнуть к экстренному оперативному родоразрешению путем кесарева сечения. При этом следует оперировать не по показанию "угроза разрыва матки", что свидетельствует о запоздалой диагностике, а по показанию "клинически узкий таз".
Риск респираторных нарушений выше у детей, рожденных путем кесарева сечения до родовой деятельности, однако он значительно снижается после 39 недели беременности. Таким образом, плановое кесарево сечение должно проводиться после 39 недели беременности [8].
Показания к плановой операции кесарева сечения [15]:
1) плодово-тазовые диспропорции (анатомически узкий таз II-III степени сужения, деформация таза, экзостозы, костные опухоли, опухоли матки и яичников, расположенные в полости малого таза);
2) сочетания I степени сужения таза с акушерской патологией: тенденция к перенашиванию беременности и неготовность родовых путей к родам, крупный плод, тазовое предлежание, неправильное положение и предлежание плода, тяжелая преэклампсия, хроническая гипоксия плода, первородящие старшего возраста, рубец на матке, мертворождение в анамнезе, аномалии развития половых органов, симфизит и др.
Показания к экстренной операции кесарево сечение при анатомически узком тазе [15]:
1) отсутствие родовой деятельности после излития околоплодных вод при незрелой шейке матки;
2) аномалии родовой деятельности;
3) лобное, лицевое, высокое прямое стояние стреловидного шва при заднем виде;
4) клиническое несоответствие размеров головки плода и таза матери.
Применение влагалищных родоразрешающих операций при анатомическом сужении таза возможно только в исключительных ситуациях, требующих экстренного родоразрешения - острый дистресс плода, когда его головка уже достигла тазового дна и только при отсутствии признаков клинического несоответствия головки плода и таза роженицы.
Подготовка шейки матки к родам и родовозбуждение проводятся по схемам, включающим использование мифепристона, динопростона, гигроскопических расширителей и окситоцина. Показаниями являются преждевременное излитие околоплодных вод, а также неготовность к родам в доношенном сроке (более 38 - 39 недель) с учетом формы и степени сужения таза (не более 1 степени), а также других акушерских данных (возраст женщины, акушерский анамнез, размеры и вес плода, его состояние, наличие экстрагенитальной патологии и пр.) [13].
Алгоритм ведения беременных с анатомически узким тазом представлен на рисунке 2.
5.1. Алгоритм ведения беременных с анатомически узким тазом [12]

Рис. 2.
Алгоритм ведения беременных с анатомически узким тазом
6. КЛИНИЧЕСКИ УЗКИЙ ТАЗ
Понятие клинически узкого таза связано с процессом родов - это несоответствие между головкой плода и тазом матери, независимо от размеров последнего.
6.1. Коды по МКБ-10
O65 Затрудненные роды вследствие аномалии таза у матери.
O65.0 Затрудненные роды вследствие деформации таза.
O65.1 Затрудненные роды вследствие равномерно суженного таза.
O65.2 Затрудненные роды вследствие сужения входа таза.
O65.3 Затрудненные роды вследствие сужения выходного отверстия и среднего диаметра таза.
O65.4 Затрудненные роды вследствие несоответствия размеров таза и плода неуточненного.
O65.5 Затрудненные роды вследствие аномалии органов таза у матери.
O65.8 Затрудненные роды вследствие других аномалий таза у матери.
O65.9 Затрудненные роды вследствие аномалии таза у матери неуточненной.
6.2. Частота и причины возникновения клинически узкого таза
Наиболее частыми причинами клинически узкого таза является анатомическое сужение таза, крупный плод или их сочетание, неблагоприятные предлежания и вставления головки плода: лобное, лицевое или задний вид затылочного предлежания, высокое прямое стояние стреловидного шва, асинклитические вставления, разгибания головки при тазовом предлежании, гидроцефалия.
6.3. Диагностические признаки клинически узкого таза
Основными признаками клинически узкого таза являются:
- длительное (более 1 часа) стояние головки в плоскостях малого таза;
- нарушение синхронизации процессов раскрытия шейки матки и продвижения плода;
- выраженная конфигурация головки;
- образование большой родовой опухоли;
- неблагоприятные предлежания и вставления головки: задний вид, разгибательные варианты, асинклитизм, клиновидное вставление, высокое прямое стояние стреловидного шва;
- отсутствие продвижения головки плода при полном раскрытии шейки матки;
- несоответствие механизма родов форме таза;
- наличие болезненных схваток;
- беспокойное поведение роженицы;
- появление потуг при головке, расположенной выше, чем в узкой части полости малого таза;
- затруднение или прекращение самопроизвольного мочеиспускания;
- нарушение сократительной деятельности матки;
- болезненность при пальпации нижнего сегмента;
- гипоксия плода;
- положительный признак Вастена.
Для определения признака Вастена ладонь располагают на поверхность симфиза и передвигают вверх, на область предлежащей головки. При положительном признаке Вастена передняя поверхность головки находится выше поверхности симфиза или на одном уровне, что указывает на несоответствие между тазом матери и головкой плода.
NB! Несмотря на то, что несоответствие таза матери и головки плода свидетельствует о резком затруднении или невозможности его рождения через естественные родовые пути, которое происходит во втором периоде родов, признаки клинически узкого таза могут появиться уже в конце первого периода родов. К таким признакам относятся неблагоприятные формы вставления головки (задний вид, переднеголовное вставление, прямое стояние стреловидного шва), отек шейки матки, появление потуг при высоко расположенной головке (прижата ко входу в малый таз), чрезмерная конфигурация и отек головки. Во втором периоде родов добавляются признаки: отсутствие продвижения головки, дальнейшее увеличение родовой опухоли, длительное стояние (более 1 часа) головки в одной плоскости. Затем присоединяются остальные.
6.4. Классификация клинически узкого таза
Классификация клинически узкого таза [15].
Относительное несоответствие (I степень).
При первой степени клинически узкого таза признаками клинического несоответствия считают: вставление головки плода, характерное для данной формы узкого таза, ее умеренная конфигурация.
У первородящих, кроме того, наблюдается слабость родовой деятельности в конце первого периода родов.
Абсолютное несоответствие (II степень).
Диагноз клинически узкого таза второй - третьей степени несоответствия включает следующие диагностические признаки: особенности вставления головки не соответствуют форме таза, имеет место выраженная конфигурация головки, выраженная родовая опухоль на головке плода, появляются потуги при высоко стоящей головке, женщина беспокойна, шейка матки свисает в виде рукава во влагалище, нижний сегмент матки резко болезненный, шейка матки отечна, отсутствует продвижение головки во время схватки при полном раскрытии шейки матки, появляются аномалии родовой деятельности, сукровичные выделения из родовых путей, имеет место гипоксия плода, нарушение мочеиспускания, признак Вастена положительный.
6.5. Ведение родов при клинически узком тазе
Течение родов при клинически узком тазе характеризуется большим числом осложнений, среди которых ведущее место занимает несвоевременное излитие околоплодных вод (50 - 60%) и аномалии родовой деятельности (40%); внутриутробная гипоксия плода (14%) [1, 15].
Для решения вопроса о срочном абдоминальном родоразрешении при клинически узком тазе достаточно 2 - 3 признаков абсолютного несоответствия.
Все роженицы с клинически узким тазом II степени несоответствия должны быть родоразрешены путем экстренной операции кесарева сечения. [8].
Проведение кесарева сечения при клинически узком тазе представляет определенные трудности, особенно при полном раскрытие шейки матки и при низком расположении головки. Во время операции обнаруживается резкое истощение нижнего сегмента матки, иногда - гематома на задней стенке матки. Повышенная кровоточивость требует дополнительного хирургического гемостаза и введения свежезамороженной плазмы при наличии капиллярного кровотечения, коагулопатии, геморрагического синдрома или массивной кровопотере. Может иметь место продление разреза на матке (3,4%), затрудненное извлечение плода (6,8%), гипотоническое кровотечение (1,1%) в раннем послеоперационном периоде [15].
Родовой травматизм имеет место у 27,0% новорожденных. Выявляются: синдром гипервозбудимости (18,2%), синдром угнетения центральной нервной системы (4,5%), судорожный синдром (2,3%), кожно-геморрагический синдром (6,8%), гематомы бедер и плеч (1,1%), шейно-радикулярный синдром (2,3%), кефалогематома (1,1%), субарахноидальное кровоизлияние (2,3%) [15].
При клинически узком тазе у женщин может иметь место тяжелый травматизм (до 1%) в виде разрыва симфиза, разрыва промежности III степени, повреждения крестцово-подвздошных сочленений, разрыва матки, отрыва матки от сводов влагалища, образование мочеполовых и ректовагинальных свищей [15].
7. Библиографический указатель
1. Авдонина, А.С. Проблема клинически узкого таза в современном акушерстве//Научные стремления. - 2013. - N 1. - С. 76 - 79.
2. Акушерство: национальное руководство/под ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского. - 2-е изд., перераб. и доп. - М.: ГЭОТАР - Медиа, 2015. - 1080 с. - (Серия "Национальное руководство").
3. Акушерство: учебник/Г.М. Савельева, Р.И. Шалина, Л.Г. Сичинава, О.Б. Панина, М.А. Курцер. - 2010. - 656 с.
4. Ведение беременности и родов у женщин с анатомически узким тазом//Информационное письмо Министерства здравоохранения РФ. - 2002.
5. Вихтинская И.А. Современные возможности МРТ в определении соответствия размеров плода родовым путям в III триместре беременности/И.А. Вихтинская [и др.]//Бюл. ФЦСКЭ им. В.А. Алмазова. - 2011. - Прилож. 4. - С. 24 - 25.
6. Диагностика различных форм и степеней суженного таза у беременных: сравнение результатов магнитно-резонансной и наружной пельвиметрии/Н.Ю. Шмедык, В.В. Рязанов, В.В. Ипатов, С.Н. Козловский//Вестник Российской военно-медицинской академии. - 2014. - N 4 (48). - С. 37 - 41.
7. Калганова Р.И., Черепанов В.Н. К вопросу диагностики поперечносуженного таза.//Акуш. и гинекол. 1978. - N 4. - С. 53 - 56.
8. Кесарево сечение. Показания, методы обезболивания, хирургическая техника, антибиотикопрофилактика, ведение послеоперационного периода. Клинические рекомендации МЗ РФ, Москва, 2014, 44 с.
9. Магнитно-резонансная пельвиметрия: диагностика риска клинически узкого таза и дистоции плечиков в конце третьего триместра беременности/Г.Е. Труфанов, Н.Ю. Шмедык, И.А. Вихтинская, В.В. Рязанов, А.А. Шмидт, В.В. Ипатов, Д.О. Иванов//Проблемы женского здоровья. - 2014. - Т. 9, N 1. - С. 44 - 51.
10. МРТ плода: безопасно, информативно, доступно/В.В. Рязанов, И.А. Вихтинская, Г.Е. Труфанов и др./Невский Радиологический форум. - СПб. - 2011. - С. 45 - 46.
11. Пальмов А.Ф. Терапия родов при узком тазе. Пермь. - 1929. - 67 с.
12. Порядок оказания медицинской помощи по профилю "акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)", утвержденный приказом Министерства здравоохранения Российской Федерации от 1 ноября 2012 г. N 572н.
13. Серов В.Н., Шмаков Р.Г., Баев О.Р., Румянцева В.П. и др. Медикаментозная подготовка к родам и родовозбуждение. Клинические рекомендации. Акушерство и гинекология, 2015, 5, приложение, 5 - 15.
14. Чернуха Е.А. Родовой блок. Руководство для врачей. Триада X, Москва, 2005, 712 с.
15. Чернуха, Е.А., Волобуев, А.И., Пучко, Т.К. Анатомически и клинически узкий таз. - М.: Триада-Х, 2005. - 253 с.
16. Borell U, Fernstrom К Radiologic pelvimetry/Acta Radiologica. - 1960. - P. 3 - 97.
17. Gruss LT, Schmitt D. The evolution of the human pelvis: changing adaptations to bipedalism, obstetrics and thermoregulation. Phil. Trans. R. Soc. 2015, В 370: 20140063.
18. Hoffmann J, Thomassen K, Stumpp P, Grothoff M, Engel C, Kahn T, Stepan H. New MRI Criteria for Successful Vaginal Breech Delivery in Primiparae. PLoS On. 2016 Aug 17;ll(8):e0161028.
19. Huerta-Enochian GS, Katz VL, Fox LK, Hamlin JA, Kollath JP Magnetic resonance-based serial pelvimetry: do maternal pelvic dimensions change during pregnancy? Am J Obstet Gynecol. 2006 Jun;194(6):1689-94.
20. Huseynov Alik, Zollikofera Christoph P. E., Coudyzerb Walter, Gaschoc Dominic, Kellenbergerd Christian, Hinzpetere Ricarda, and Ponce de Leona Marcia S. Developmental evidence for obstetric adaptation of the human female pelvis. PN AS, 2016, vol. 113, no. 19, p. 5227 - 5232.
21. Korhonen U, Taipale P, Heinonen S. Fetal pelvic index to predict cephalopelvic disproportion - a retrospective clinical cohort study. Acta Obstet Gynecol Scand 2015; 94: 615 - 621.
22. Lenharda Miriam S, Johnsonb Thorsten RC, Weckbachb Sabine, N ikolaoub Konstantin, Friesea Klaus, Hasbargena Uwe Pelvimetry revisited: Analyzing cephalopelvic disproportion. Eur J Radiol. 2010 Jun;74(3):el07-ll.
23. Mengert WF, Thunau GR Estimation of pelvic capacity//JAMA. - 1948. Vol. 138 (3). - P. 169 - 174.
24. Pattinson RC, Cuthbert A, Vannevel V. Pelvimetry for fetal cephalic presentations at or near term for deciding on mode of delivery. Cochrane Database of Systematic Reviews 2017, Issue 3. Art. No.: CD000161
25. Sataf R, Gauchotte E, Muhlstein J, Bernard C, Gauchotte G, Morel O. Xray pelvimetry practice survey in Northeast French maternities J Gynecol Obstet Biol Reprod (Paris). 2015 Mar; 44(3):252-7.
26. Suonio S, Saarikoski S, Raty E, Vohlonen I. Clinical assessment of the pelvic cavity and outlet. Arch Gynecol. 1986;239(l):ll-6.
27. Zaretsky MV, Alexander JM, Mclntire DD, Hatab MR, Twickler DM, Leveno KJ Magnetic resonance imaging pelvimetry and the prediction of labor dystocia. Obstet Gynecol. 2005 Nov; 106(5 Pt l):919-26.
Приложение
МЕТОДИКА
ПЕЛЬВИМЕТРИИ ПРИ МАГНИТНО-РЕЗОНАНСНОЙ ТОМОГРАФИИ ОРГАНОВ
МАЛОГО ТАЗА (БЫЧЕНКО В.Г., КУЛАБУХОВА Е.А.)
МР-пельвиметрия является безопасным и эффективным методом измерения внутренних размеров таза, не связанным с лучевой нагрузкой и позволяющим установить диагноз анатомически узкого таза.
Для диагностики анатомического сужения таза магнитно-резонансная томография проводится на МР-томографах с индукцией поля от 1 до 3 Тл. Исследование выполняется по следующему протоколу (таблица 1). Рекомендуемые сроки проведения: II - III триместр беременности, оптимально - после 36 недель. Для сокращения времени исследования необходимо использование последовательности одноимпульсное, быстрое спин-эхо (SSFSE, HASTE). Продолжительность исследования составляет 5 - 10 мин. Результатами исследования служат полученные внутренние размеры таза, лобно-затылочный и битемпоральный размеры головки плода, а также выявление признаков симфизита, наличия экзостозов, последствий травматического повреждения костей таза, копчика и их деформация, идиопатических переломов боковых масс крестца.
Таблица 1. Протокол сканирования
для выполнения МР-пельвиметрии
|
Программа
|
Ориентация срезов
|
Толщина среза, мм
|
матрица
|
Поле обзора
|
Время выполнения
|
|
|
1
|
Loc (программа для планирования срезов)
|
В 3-х взаимноперпендикулярных плоскостях
|
5-8
|
Не имеет значения
|
300-400 мм
|
10-30 сек
|
|
2
|
SSFSE/HASTE Т2ВИ
|
сагиттальная
|
3-4
|
320 x 320 и выше
|
320-400 мм
|
30-50 сек
|
|
3
|
SSFSE/HASTE Т2ВИ
|
Косая (плоскость входа в таз)
|
3-4
|
320 x 320 и выше
|
320-400 мм
|
30-50 сек
|
|
4
|
SSFSE/HASTE Т2ВИ Fat Saturation
|
Косая (плоскость лонного сочленения)
|
3-4
|
320 x 320 и выше
|
320-400 мм
|
30-50 сек
|
|
5
|
SSFSE/HASTE Т2ВИ
|
Косая (сагиттальная по отношению к головке плода)
|
3
|
320 x 320 и выше
|
320-360 мм
|
20-40 сек
|
|
6
|
SSFSE/HASTE Т2ВИ
|
Косая (аксиальная по отношению к головке плода)
|
3
|
320 x 320 и выше
|
320-360 мм
|
20-40 сек
|
Методика выполнения МР-пельвиметрии:
1. Позиционирование пациентки: пациентка укладывается на спину, в III триместре с поворотом на правый бок, приблизительно на 15 градусов, для предотвращения компрессии нижней полой вены, фиксируется с помощью валиков и подушек. На зону интереса, накладывается поверхностная катушка, при этом центр катушки позиционируется на зону интереса. При невозможности пациентки лежать на спине возможно проведение исследования на боку (вынужденное положение). Центровка осуществляется по центру катушки для достижения оптимальных условий сканирования.
2. Исследование начинается с обзорной программы для планирования последующих последовательностей. Обзорная программа получает изображения в трех ортогональных проекциях и служит исключительно для планировки.
3. Т2-взвешенные изображения (SSFSE/HASTE) в сагиттальной плоскости (по отношению к осям тела) толщина среза 3 - 4 мм, матрица квадратная не менее 320 x 320, поле обзора 320 - 400 мм (рис. 3). Сагиттальные томограммы служат для измерения прямых размеров таза: входа, широкой части полости, узкой части полости, выхода (расстояние от нижнего края лонного сочленения до копчика), длины и деформации копчика и кривизны крестца. Все измерения проводятся на срединном срезе, проходящем через лонное сочленение.
4. Т2ВИ (SSFSE/HASTE) в косой поперечной плоскости (плоскость входа в таз) толщина среза 3 - 4 мм, матрица квадратная не менее 320 x 320, поле обзора 300 - 340 мм томограммы позиционируют как показано на рис. 1 с использованием полученных сагиттальных срезов параллельно linea innominata. На полученных томограммах измеряют поперечные размеры таза: наибольший размер входа, широкой части, межостный, битуберозный (рис. 4).
5. При исследовании после 36 недели необходимо оценить лонное сочленение с помощью Т2ВИ (SSFSE/HASTE) с подавлением МР-сигнала от жировой ткани. При выявлении расширения лонного сочленения, отека хряща, неровности контуров лонных поверхностей, узурации, зон отека костного мозга смежных поверхностей лонного сочленения (имеют повышенную интенсивность МР-сигнала), устанавливается диагноз симфизита (рис. 3). Толщина среза должна составлять 3 - 4 мм, матрица квадратная не менее 320 x 320, поле обзора 300 - 340 мм томограммы позиционируют как показано на рис. 5 с использованием ранее полученных сагиттальных и косых срезов.
6. Для оценки размеров головки плода выполняются программа Т2ВИ (SSFSE/HASTE) ориентированная по аксиальной плоскости головки с измерением лобно-затылочного и битемпорального размеров (рис. 6). Возможна проверка полученных размеров путем получения дополнительных срезов в фронтальной и сагиттальной плоскостях (по отношению к головке). Толщина среза должна составлять 3 мм, матрица квадратная не менее 320 x 320, поле обзора 320 - 360 мм томограммы позиционируют с использованием ранее полученных срезов.

Рисунок 3. А. Т2ВИ в сагиттальной плоскости, пунктиром показана необходимая ориентация срезов для получения изображений по плоскости входа в таз. Б. Т2ВИ в сагиттальной плоскости, показаны основные размеры: 1 - широкой части, 2 - узкой части, 3 - выхода.

Рисунок 4. Т2ВИ в косой плоскости. А - наибольший диаметр входа (расстояние между наиболее удаленными точками безымянных линий костей таза). Б - поперечный диаметр широкой части полости (диаметр полости таза, лежащий на линии проходящей через центры головок бедренных костей). В - межостный размер или поперечный размер узкой части полости таза (расстояние между вершинами седалищных бугров). Г - битуберозный размер или поперечный размер выхода (расстояние между шероховатостями седалищных бугров)
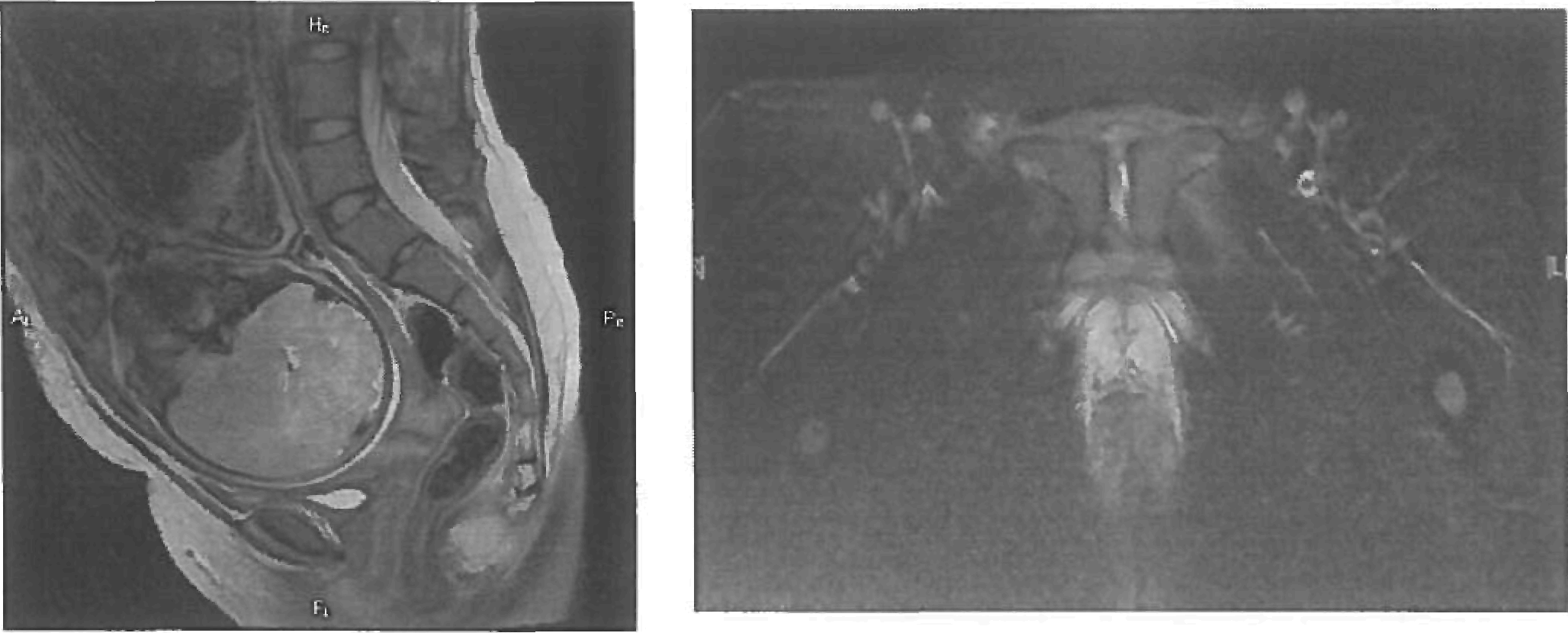
Рисунок 5. А - Т2ВИ в сагиттальной плоскости. Пунктиром показано планирование плоскости срезов для оценки состояния лобкового симфиза. Б - Т2ВИ с подавлением интенсивности МР-сигнала от жировой ткани через плоскость симфиза. Отмечается повышение интенсивности МР-сигнала от хряща, за счет явлений отека - признак симфизита
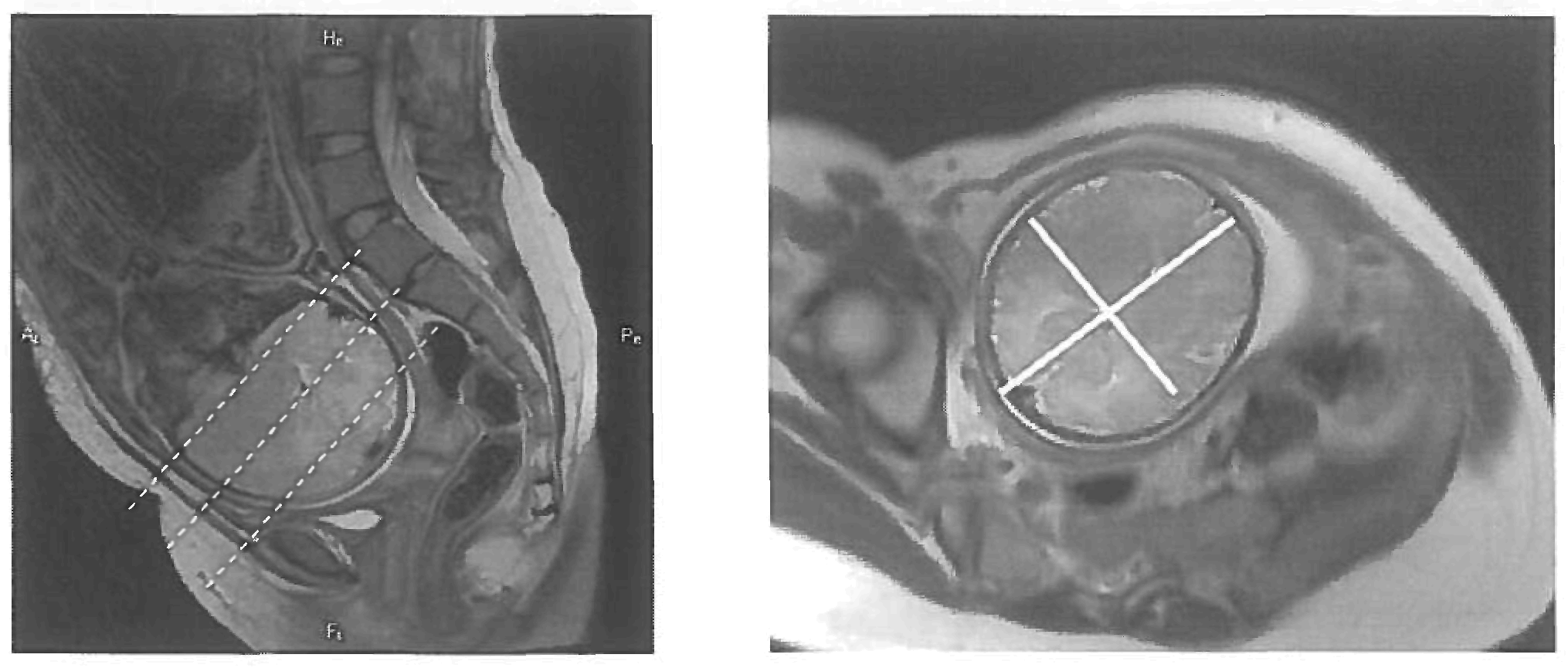
Рисунок 6. А - Т2ВИ в сагиттальной плоскости, пунктирными линиями показана плоскость позиционирования срезов для измерения головы плода. Б - Т2ВИ выполненная в косой плоскости по анатомическим ориентирам головы плода. Линиями показаны примеры измерения лобно-затылочного и битемпорального размеров
По результатам исследования, врач отделения визуальной диагностики заполняет таблицу полученных размеров таза (таблица 2), сравнивая полученные значения с референсными (приведены в таблице 2). Также врач указывает наличие либо отсутствие признаков симфизита (после 36 недели) и размеры головки плода (рекомендуется после 38 недели). Типичные формы анатомического сужения таза в зависимости от изменения размеров приведены в таблице 3.
Таблица 2. Образец таблицы размеров таза с указанием нормы
|
Размеры таза
|
|||||
|
Прямые:
|
Поперечные:
|
||||
|
Входа в таз
|
(N = 11 см)
|
Наибольший входа
|
(N = 12,5 см)
|
||
|
Широкой части
|
(N = 12,5 см)
|
Широкой части полости
|
N = 12,5 см)
|
||
|
Узкой части
|
(N = 11 см)
|
Межостный
|
(N = 10,5 см)
|
||
|
Выхода
|
(N = 9,5 см)
|
Битуберозный
|
(N = 11,5 см)
|
||
|
Длина копчика
|
|||||
Таблица 3. Типичные формы анатомического сужения таза
|
Форма таза
|
Прямые размеры
|
Поперечные размеры:
|
|||||
|
входа
|
широкой части
|
выхода
|
входа
|
широкой части
|
межостный
|
битуберозный
|
|
|
Нормальный таз
|
12,1
|
13,3
|
12,5
|
13,5
|
12,9
|
11,4
|
12,2
|
|
Поперечносуженный таз:
а) поперечносуженный таз с увеличением прямых размеров
|
12,5
|
13,7
|
13,0
|
12,4
|
11,7
|
10,1
|
11,3
|
|
б) поперечносуженный таз с увеличением прямого размера широкой части полости
|
11,5
|
11,9
|
11,6
|
12,2
|
11,6
|
10,2
|
10,8
|
|
в) поперечносуженный таз с укорочением межостного размера
|
11,7
|
12,4
|
11,8
|
13,2
|
12,6
|
10,1
|
11,4
|
|
Плоский таз:
а) простой плоский таз
|
10,4
|
11,6
|
11,5
|
13,7
|
13,2
|
11,6
|
12,4
|
|
б) плоскорахитический таз
|
10,4
|
12,8
|
12,1
|
13,1
|
12,5
|
10,7
|
11,2
|
|
в) таз с укорочением прямого размера широкой части полости
|
11,5
|
11,7
|
11,8
|
13,6
|
12,9
|
11,4
|
12,2
|
|
Общеравномерносуженный таз
|
11,0
|
12,1
|
11,8
|
12,0
|
11,5
|
10,2
|
10,8
|
Показания для проведения магнитно-резонансной пельвиметрии (показания являются относительными и применяются с учетом клинической ситуации):
1. Беременные и роженицы группы высокого риска перинатальной патологии: повторнородящие с осложненным течением и неблагоприятным исходом предыдущих родов (слабость родовой деятельности, оперативное родоразрешение через естественные родовые пути, "трудные" роды, мертворождение, ранняя неонатальная смертность доношенных детей в результате родовой травмы, нарушение неврологического статуса у ребенка при последующем наблюдении);
2. Подозрение на анатомические изменения таза - сужение наружных размеров таза, наличие в анамнезе травматических повреждений, перенесенные рахит и полиомиелит, врожденный вывих тазобедренных суставов, рост менее 160 см.
3. Подозрение на диспропорцию между тазом матери и головкой плода: предполагаемые крупные размеры плода (4000 г и более), косое положение, тазовое предлежание плода, высокое расположение и подвижность головки плода при доношенном сроке беременности и пр.
4. В послеродовом периоде для прогноза последующих родов: диагностированный в родах клинически узкий таз, оперативные роды через естественные родовые пути, затяжной 2-й период родов, рождение травмированного ребенка и пр.
Противопоказания к исследованию для МРТ (абсолютные
и относительные).
Абсолютные противопоказания:
1. Наличие кардиостимулятора либо других электронных имплантируемых устройств (протез внутреннего уха, инсулиновая помпа и т.д.)
2. Наличие ферромагнитных инородных тел (например, осколок внутри или вблизи глазного яблока, клипсы на сосудах головного мозга и т.д.).
Следует обратить внимание, что на сегодняшний день существуют отдельные модели вышеуказанных устройств (кардиостимулятор, клипсы), которые специально разработаны и испытаны в сильном магнитном поле, и с данными моделями проводить МРТ возможно.
Остальные противопоказания являются относительными и к ним относят:
1. Беременность: выполнение исследования в I триместре нежелательно,
2. Наличие имплантированных металлических устройств и конструкций (системы остеосинтеза, искусственные клапаны сердца, протезы суставов, кава-фильтры и т.д.). На этом пункте нужно остановиться детальнее. Большинство выпускаемых на сегодняшний день подобных изделий изготавливаются из немагнитных сплавов и не могут причинить вред здоровью пациента во время исследования, однако, не все.
Если у пациентки имеются имплантированные металлические конструкции, либо устройства - настоятельно рекомендуем проконсультироваться со специалистами по лучевой диагностике на предмет возможности выполнения исследования, либо обратить на это внимание пациентки перед исследованием с целью консультации с врачом рентгенологом. В любом случае, окончательное решение о возможности либо невозможности проведения исследования принимает врач рентгенолог на основании медицинской документации производителя имплантированного устройства.